Segurança de Vacinas
Há 12 anos no mercadoSegurança de Vacinas
Desenvolvimento
O desenvolvimento de uma vacina segue altos padrões de exigência e qualidade em todas as suas fases, o que inclui a pesquisa inicial, os testes em animais e humanos sob rigoroso protocolo de procedimentos éticos, até o processo de avaliação de resultados pelas agências reguladoras governamentais.
No Brasil, o órgão responsável pela avaliação dos resultados de segurança e eficácia de uma vacina e seu registro é a Agência Nacional de Vigilância Sanitária (Anvisa).
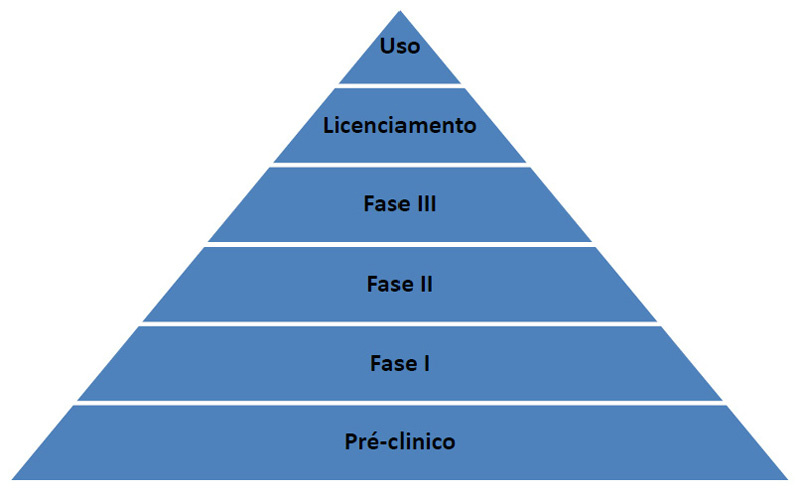
A Anvisa, por meio da Resolução (RDC) n. 55, de 16 de dezembro de 2010, estabelece os requisitos mínimos para o registro de produtos biológicos, entre eles as vacinas. As fases de desenvolvimento exigidas por essa RDC são semelhantes às exigidas pelo Centro de Prevenção e Controle de Doenças dos Estados Unidos (CDC). São elas:
- Fase exploratória ou laboratorial: Fase inicial ainda restrita aos laboratórios. Momento em que são avaliadas dezenas e até centenas de moléculas para se definir a melhor composição da vacina.
- Fase pré-clínica ou não clínica: Após a definição dos melhores componentes para a vacina, são realizados testes em animais para comprovação dos dados obtidos em experimentações in vitro.
- Fase clínica: Segundo a Agência de Medicina Europeia (EMA), um estudo ou ensaio clínico é "Qualquer investigação em seres humanos, objetivando descobrir ou verificar os efeitos farmacodinâmicos, farmacológicos, clínicos e/ou outros efeitos de produto(s) e/ou identificar reações adversas ao(s) produto(s) em investigação, com o objetivo de averiguar sua segurança e/ou eficácia".
Esta última etapa é dividida em outras três:
- Fase 1: É a primeira avaliação do produto e tem como objetivo principal analisar a segurança e se induz alguma resposta imunológica. O grupo de voluntários costuma ser pequeno, de 20 a 80 pessoas — em geral, adultos saudáveis.
- Fase 2: Nesse momento, o objetivo é avaliar a eficácia e obter informações mais detalhadas sobre a segurança. O número de pacientes que participa é de algumas centenas.
- Fase 3: Aqui, o objetivo é avaliar a eficácia e a segurança no público-alvo, aquele ao qual se destina a vacina, ou seja, se ela realmente protege da doença. O número de voluntários aumenta, chegando a milhares.
- Fase 4: Após a aprovação pela Anvisa, o laboratório obtém o registro que o autoriza a produzir e distribuir a vacina em todo o território nacional. Como os estudos clínicos são realizados com um número de pessoas inferior ao que receberá a vacina, o laboratório continua acompanhando os resultados, a exemplo do que ocorre com outros medicamentos. O objetivo é monitorar a ocorrência dos eventos adversos.
Essas fases são conduzidas pelo laboratório fabricante e os resultados, quando demonstradas a eficácia e segurança da vacina, passam a integrar um dossiê que é encaminhado para a apreciação da Anvisa.
Esse acompanhamento também é realizado pelo Ministério da Saúde, por meio do Sistema de Vigilância de Eventos Adversos Pós-vacinação (EAPV) do Programa Nacional de Imunizações (PNI). O objetivo é quantificar e qualificar os eventos adversos para não haver dúvidas de que os riscos de complicações graves causadas pelas vacinas são nulos ou muito menores que os oferecidos pelas doenças contra as quais elas oferecem proteção.
Como existem sistemas de vigilância em diversos países, surgiu a necessidade de se estabelecer protocolos e definições uniformizadas, que permitam a comparação dos eventos adversos e outras informações a eles relacionadas. Para suprir esta necessidade, especialistas em segurança de vacinas organizaram o grupo Brighton Collaboration, que atualmente conta com a participação de mais de 3.100 pessoas de 124 países e já concluiu o processo de uniformização da definição de casos de 23 EAPV.
Todo esse cuidado é para garantir que o melhor produto seja disponibilizado à população, possibilitando, assim, a prevenção, o controle e até mesmo a erradicação de doenças, caso das vacinas contra varíola e poliomielite.
Conservação
Existe uma grande preocupação com a conservação das vacinas porque elas são produtos sensíveis a variações de temperatura, isto quer dizer que se não conservadas entre +2°C e +8°C podem perder sua eficácia. Esse processo deve ser mantido da fabricação até a aplicação, e recebe o nome de cadeia de frio.
Na cadeia de frio é fundamental que cada elo faça sua parte. O laboratório, as centrais de armazenamento, as salas de vacinas e todos os outros participantes dessa rede devem realizar o armazenamento e transporte corretamente, de forma que as vacinas nunca sejam expostas a temperaturas fora da faixa estabelecida.
Estudo publicado em 2007 na renomada revista científica Vaccine provou que a falha na cadeia de frio mais recorrente e importante é a exposição das vacinas a temperaturas abaixo de +2ºC, principalmente ao congelamento. O estudo identificou os erros que mais frequentemente causam essas falhas e prejudicam a eficácia das vacinas, são eles:
- Práticas que exageram a proteção das vacinas contra o calor, expondo-as ao congelamento. Este problema representou 31% das falhas encontradas.
- Refrigeradores específicos para conservação de vacinas com temperaturas menores do que 0°C — representaram 21,9%.
- Falta de monitoramento rigoroso da temperatura.
- Congelamento durante o transporte, o que ocorreu com 75% das vacinas.
Entendendo essa fragilidade da cadeia de frio, o Ministério da Saúde (MS), por meio da Fundação Nacional de Saúde (Funasa), publicou em 2013 uma versão do Manual de Rede de Frio. Além deste, também são usados os manuais da Austrália, Inglaterra, Nova Zelândia e do CDC, com o objetivo de fortalecer as boas práticas em imunizações.
Os cuidados mais importantes com a cadeia de frio são:
- Monitoramento das temperaturas máxima, mínima e do momento, durante as 24 horas do dia.
- O uso de refrigeradores adequados para armazenamento de vacinas (não é permitido o uso de frigobar).
- O uso do refrigerador para armazenamento exclusivo de vacinas.
- A não utilização da porta do refrigerador ou qualquer outro local, como bancadas e armários, para armazenamento de vacinas.
- A presença de termômetros digitais de fácil visualização em todos os refrigeradores e caixas térmicas.
- A elaboração de um plano de contingência para o caso de problemas com o equipamento ou queda de energia.
- A adequada conservação das caixas térmicas utilizadas para transporte de vacinas, que devem estar em perfeito estado, sem rachaduras e com a correta vedação.
- O uso de bobinas de gelo que estejam dentro do prazo de validade e não apresentem vazamento.
Boas práticas
Trata-se do conjunto de diretrizes que devem ser adotadas com o objetivo de garantir a qualidade da vacinação, para que se alcance o máximo de proteção com o menor risco de danos à saúde.
Para que esse objetivo seja atingido, alguns pontos são fundamentais:
- A equipe deve estar treinada e atualizada em relação aos procedimentos e às vacinas.
- O controle da cadeia de frio deve ser efetivo.
- A carteira de vacinação deve ser analisada para avaliar quais vacinas precisam ser administradas e quantas doses serão necessárias.
- A técnica de aplicação deve ser adequada às características de cada vacina.
Os cinco "CERTOS" da vacinação
Cuidados a serem observados pelo vacinador:
- Paciente certo: confirmar o nome do paciente para evitar a aplicação em pessoa errada.
- Vacina certa: conferir pelo menos três vezes qual vacina deve ser preparada para administração.
- Momento certo: analisar cuidadosamente a carteira de vacinação para ter certeza de que é o momento correto para administrar determinada vacina.
- Dose certa: administrar a dose correta. O cuidado deve ser redobrado quando a apresentação da vacina for multidose.
- Preparo e administração certos: preparar a vacina de acordo com sua apresentação. Exemplos: diluir o pó da vacina com o conteúdo inteiro do diluente; não agitar a vacina com força após a diluição; aspirar todo o conteúdo, quando a vacina for monodose, e a dose correta quando esta for multidose; utilizar a agulha correta e escolher a melhor área para a aplicação da vacina — se subcutânea ou intramuscular, na perna ou no braço.
O paciente deve observar se:
- As vacinas estão armazenadas em refrigeradores adequados.
- Os refrigeradores possuem controle de temperatura.
- A temperatura dos refrigeradores está entre +2°C e +8°C.
- As vacinas são retiradas dos refrigeradores apenas no momento do preparo para administração.
- A caixa da vacina está lacrada.
- A vacina que será administrada é a vacina que deve ser aplicada.
- A vacina está dentro da validade.
- A vacina está sendo preparada no exato momento de sua administração.
- A agulha e seringa são descartáveis.
- As seguintes informações foram registradas em sua carteira de vacinação: nome e lote da vacina; data de aplicação e data de retorno, quando houver necessidade de mais doses ou reforços.
- As orientações sobre possíveis eventos adversos foram informadas.

